Am Universitätsklinikum Hamburg-Eppendorf (UKE) werden seit bald 50 Jahren gezielte und minimal invasive (stereotaktische) Hirneingriffe durchgeführt. Im Jahre 1972 begründete Prof. Dr. Dieter Müller die Arbeitseinheit für Stereotaktische Neurochirurgie. Schon in den Jahren zwischen 1972 und 1994 wurden stereotaktische Operationen am zweithäufigsten bei Dystonien durchgeführt. In dieser Zeit wurden die noch heute verwendeten Zielpunkte gewählt, um umschriebene Verödungen vorzunehmen (läsionelle Stereotaxie). Daneben führte Prof. Müller die medikamentöse und konservative Therapie aller Formen von Bewegungsstörungen am UKE ein.
Im kommenden Jahr werden es 20 Jahre sein, in denen die Tiefe Hirnstimulation (THS) am UKE Hamburg durchgeführt wird. Für die THS gibt es neben auch andernorts üblichen Arbeitsschwerpunkten in den Kliniken für Neurologie und Neurochirurgie eine eigene Arbeitsgruppe am Institut für Neurophysiologie. Alle Mitarbeiterinnen und Mitarbeiter, die an der Einführung der THS beteiligt waren, sind in unserem Behandlungsteam geblieben, was für ein Universitätskrankenhaus eine Besonderheit ist. Einige Mitarbeiterinnen und Mitarbeiter hatten vor ihrem Wechsel an das UKE an den Universitätskliniken Kiel und Köln an der Etablierung der THS mitgewirkt.
Am UKE werden alle Formen der Dystonie versorgt. Derzeit werden über 300 Dystonie-Patientinnen und -Patienten in der Hochschulambulanz/Poliklinik der Neurologischen Klinik (seit 1995) und im Ambulanzzentrum/Bereich Neurologie (seit 2004) regelmäßig mit Botulinumtoxin behandelt. Die THS ist, neben Botulinumtoxin, die wirksamste Behandlungsmöglichkeit für Dystonien. Wie in großen multizentrischen Studien gezeigt wurde, führt die THS zu einer im Durchschnitt substanziellen und nachhaltigen Besserung dystoner Symptome. Häufig lassen sich hervorragende Symptombesserungen erzielen. In manchen Fällen fallen die Verbesserungen jedoch nur moderat aus.
Vor einer THS-Operation sind umfangreiche klinische Untersuchungen erforderlich, die in unserem Motoriklabor durchgeführt werden. Seit Beginn der THS gab es erhebliche Fortschritte auf dem Gebiet der Charakterisierung und genetischen Einordnung von Dystonien, was eine zunehmend größere Rolle bei THS Beratungen spielt. In unserem Centrum für Seltene Bewegungsstörungen werden in Kooperation mit anderen Disziplinen seltene Bewegungsstörungen mit neuen bildgebenen Verfahren und genetischen Testungen untersucht. Einer unserer wissenschaftlichen Schwerpunkte ist die sogenannte motorische Systemforschung, die zum Verständnis der zugrundeliegenden Mechanismen der Entstehung von Dystonien und der fehlgesteuerten Motorik beitragen (MOVE Labor).
Das UKE Hamburg ist aktuell an verschiedenen multizentrischen klinischen Studien beteiligt, wie der Dystract-Studie zur klinisch-genetischen Charakterisierung von Dystonie-Erkrankungen, der StimTox CD-Studie, sowie an internationalen Registerstudien zur kontinuierlichen Evaluierung der THS Effekte.
In den letzten Jahren gab es zahlreiche technologische Fortschritte bei den THS-Systemen. Am UKE Hamburg werden alle kommerziell erhältlichen THS-Systeme (US Firmen) implantiert. Daneben sind wir an der Erprobung europäischer Systeme beteiligt.
Für Dystoniepatientinnen und -patienten von großer Bedeutung war die Entwicklung wiederaufladbarer Stimulatoren, womit die bis dahin häufigen Stimulatorwechsel wegen Batterieerschöpfung vermieden werden konnten. Für viele Patientinnen und Patienten sind kosmetische Gesichtspunkte ein wichtiger Aspekt, da nicht nur die Erkrankung, sondern auch die THS zu Stigmatisierung führen kann und es einer Akzeptanz der Fremdkörper bedarf. Die kleineren Implantate waren in dieser Hinsicht ein großer Fortschritt. Zudem sind die neuen THS-Systeme MRT-gängig.
Die THS-Operationen bei Dystonien führen wir in den meisten Fällen in Vollnarkose durch. Gerade für junge Menschen können Wacheingriffe psychisch belastend sein. Um eine bestmögliche Elektrodenplatzierung zu erreichen, leiten wir intraoperativ über haarfeine Elektroden Nervenzellaktivität aus den Zielgebieten ab (der sogenannte „Lauschangriff auf die Nervenzellen“). Die Interpretation solcher Signale aus dem Zielgebiet und verschiedenen Übergangszonen ist bei Dystonien sehr viel komplizierter als bei Parkinson-Operationen und erfordert besondere elektrophysiologische Kenntnisse und Erfahrung. Weitergehende Untersuchungen von Nervenzellaktivität, die bei cervicalen Dystonien während der Operation abgeleitet worden sind, haben eine asymmetrische Verteilung der Aktivitätsmuster ergeben, die auf Fehlsteuerungen hinweisen, die für die Kopfschiefstellung eine Rolle spielen.
Nicht selten sind Dystoniesymptome mit einem Tremor verbunden oder, umgekehrt, ein Tremor mit zusätzlichen dystonen Symptomen. Daneben können dystone Symptome mit unkontrollierten Zuckungen einhergehen (Myoclonusdystonien). In solchen Fällen führen wir seit mehr als zehn Jahren häufig eine gleichzeitige THS in den beiden konkurrierenden Zielgebieten durch, und zwar im Thalamus (sogenannte VIM Stimulation) und im Pallidum (sogenannte GPI Stimulation). Damit ließen sich sowohl dystone Symptome als auch ein Tremor zuverlässig und dauerhaft bessern. In keinem Fall einer 4-Elektroden-Implantation ist es bislang zu einer chirurgischen Komplikation gekommen, sodass wir davon ausgehen, dass ein solches Abweichen vom Standardvorgehen nicht mit einem erhöhten Risiko einhergeht und nach entsprechenden Beratungen in Einzelfällen erwogen werden kann. Durch neue Implantate haben sich die Voraussetzungen für ein solches Vorgehen inzwischen erheblich verbessert.
Wir haben auch untersucht, inwieweit die Lage der Elektroden im Pallidum (GPI Stimulation) einen möglichen Einfluss auf den individuellen Therapieeffekt hatte. Dabei hat sich herausgestellt, daß sich die Elektrodenlage bei geringem Ansprechen nicht von den Elektrodenlagen unterscheidet, die bei gut auf die THS ansprechenden Patientinnen und Patienten zu finden waren. Dies deutet auf genetische und andere Einflussfaktoren hin, die bislang nur unzureichend verstanden sind. So ist auch bekannt, dass sekundäre Dystonien (infolge einer Hirnschädigung) deutlich schlechter auf die THS ansprechen. Am UKE Hamburg haben wir THS-Operationen bei sekundären Dystonien bereits 2004 eingestellt.
Trotz der vielen technologischen Fortschritte ist es in den letzten mehr als 20 Jahren praktisch nicht gelungen, die gute und anhaltende Wirksamkeit der THS im Pallidum (GPI-Stimulation) auf Dystoniesymptome wesentlich zu steigern. Auch die schon erwähnten Auswertungen der Elektrodenlagen lassen es unwahrscheinlich erscheinen, daß sich rein über eine Modifikation der Operationsplanung bessere klinische Ergebnisse werden erreichen lassen, zumal die Pallidumstimulation in unseren Dystoniepatientinnen und -patienten praktisch immer frei von dauerhaften motorischen Nebenwirkungen vertragen worden ist.
Somit haben derzeit die neurologische Indikationsstellung und eine sorgfältige Operationsdurchführung den größten Einfluss auf eine erfolgreiche Anwendung der THS. Bei Abwägung des medizinisch zu erwartenden und subjektiv erhofften Nutzens gegen sämtliche Risiken spielt vor allem die Sorge vor chirurgischen Komplikationen eine große Rolle. Wir haben uns dafür ausgesprochen, chirurgische Risiken in transparenter und für jeden verständlicher Weise anhand von nur drei Kennziffern zu erfassen: (1) die Häufigkeit von Blutungen und sämtlichen anderen Komplikationen in Kopf und Hirn, (2) die Rate von Implantatentfernungen aufgrund von Infektionen bzw. jeder anderen Ursache, und (3) die Rate von Elektrodenrevisionen aufgrund von Elektrodenbrüchen, Fehlplatzierungen und anderen Gründen. Damit werden praktisch alle schweren Komplikationen erfaßt. Die Kennziffern können zur Qualitätskontrolle und für Vergleichsuntersuchungen benutzt werden. Anhand dieser Kriterien haben wir eine sog. Meta-Analyse von etwa 100 Publikationen durchgeführt.
Seit etwa 15 Jahren verzichten wir, wenn gewünscht und seitens der Haarlänge möglich, auf Ganzkopfrasuren, ohne dass es bisher zu Infektionen gekommen ist. Die Eingriffe werden in einem Operationssaal mit intraoperativem Computertomographen durchgeführt, womit zusätzliche Patiententransporte am Operationstag entfallen. Dystoniepatientinnen und -patienten befinden sich für einen Zeitraum von etwa zwei Wochen in unserer stationären Behandlung. Etwa zwei Tage nach dem Eingriff werden die sog. Kontakttestungen durchgeführt. Die weitere Optimierung der THS erfolgt im Rahmen ambulanter Vorstellungen oder stationärer Aufenthalte.
Es wird empfohlen, den Neurostimulator vor jeder Operation auszuschalten. Andererseits sollten bei Dystoniepatientinnen und -patienten längere Unterbrechungen der THS vermieden werden, um Langzeiteffekte nicht zu gefährden. Aus diesem Grunde wurde in Einzelfällen unter Beachtung sämtlicher anderer Empfehlungen auf das Ausschalten des Neurostimulators verzichtet, ohne dass es zu Komplikationen oder technischen Problemen gekommen ist.
Für die meisten unserer Dystoniepatientinnen und -patienten war der Kontakt zu anderen Operierten entscheidend für ihren Entschluss zur THS. Bis zum Corona-Notstand haben wir dafür zweimal jährlich unsere als THS Patienten-Café bekannte Informationsveranstaltung angeboten. Neben ärztlichen Vorträgen und Diskussionen bietet sich dort die Möglichkeit eines direkten Austausches mit anderen Betroffenen. Wir möchten diese Veranstaltung bald wieder in bewährtem Rahmen durchführen, und sie soll weiterhin allen Betroffenen und Angehörigen offen stehen.
Prof. Dr. Carsten Buhmann (Klinik und Poliklinik für Neurologie und Ambulanzzentrum)
Priv.-Doz. Dr. Mathias Gelderblom (Klinik und Poliklinik für Neurologie)
Dr. Kai Grimm (Klinik und Poliklinik für Neurologie)
Dr. Eileen Gülke (Klinik und Poliklinik für Neurologie)
Dr. Alessandro Gulberti (Institut für Neurophysiologie und Pathophysiologie)
Prof. Dr. Wolfgang Hamel (Klinik für Neurochirurgie)
Dr. Ute Hidding (Klinik und Poliklinik für Neurologie)
Dr. Johannes Köppen (Klinik und Poliklinik für Neurochirurgie)
Priv.-Doz. Dr. Christian Moll (Institut für Neurophysiologie und Pathophysiologie)
Priv.-Doz. Dr. Monika Pötter-Nerger (Klinik und Poliklinik für Neurologie)
Lisa Prilop (Klinik und Poliklinik für Neurologie)
Dr. Miriam Schaper (Klinik und Poliklinik für Neurochirurgie)
Priv.-Doz. Dr. Simone Zittel-Dirks (Klinik und Poliklinik für Neurologie)
Zittel S, Hidding U, Trumpfheller M, Baltzer VL, Gulberti A, Schaper M, Biermann M, Buhmann C, Engel AK, Gerloff C, Westphal M, Stadler J, Köppen JA, Pötter-Nerger M, Moll CKE, Hamel W (2020): Pallidal lead placement in dystonia: leads of non-responders are contained within an anatomical range defined by responders. J Neurol 267(6):1663-1671. doi: 10.1007/s00415-020-09753-z
Engel K, Huckhagel T, Gulberti A, Pötter-Nerger M, Vettorazzi E, Hidding U, Choe CU, Zittel S, Braaß H, Ludewig P, Schaper M, Krajewski K, Oehlwein C, Mittmann K, Engel AK, Gerloff C, Westphal M, Moll CKE, Buhmann C, Köppen JA, Hamel W (2018): Towards unambiguous reporting of complications related to deep brain stimulation surgery: A retrospective single-center analysis and systematic review of the literature. PLoS One 13(8):e0198529. doi: 10.1371/journal.pone.0198529
Buhmann C, Huckhagel T, Engel K, Gulberti A, Hidding U, Poetter-Nerger M, Goerendt I, Ludewig P, Braass H, Choe CU, Krajewski K, Oehlwein C, Mittmann K, Engel AK, Gerloff C, Westphal M, Köppen JA, Moll CKE, Hamel W (2017): Adverse events in deep brain stimulation: A retrospective long-term analysis of neurological, psychiatric and other occurrences. PLoS One 12(7):e0178984. doi: 10.1371/journal.pone.0178984
Moll CK, Galindo-Leon E, Sharott A, Gulberti A, Buhmann C, Koeppen JA, Biermann M, Bäumer T, Zittel S, Westphal M, Gerloff C, Hamel W, Münchau A, Engel AK (2014): Asymmetric pallidal neuronal activity in patients with cervical dystonia. Front Syst Neurosci. 8:15. doi: 10.3389/fnsys.2014.00015
Goerendt I, Moll CKE, Gerloff C, Gulberti A, Hidding U, Köppen JA, Pötter-Nerger M, Engel AK, Westphal M, Buhmann C, Hamel W (2014): Tiefe Hirnstimulation – Neurophysiologische Therapie bei M. Parkinson und anderen neurologischen Erkrankungen. Ablauf und Ergebnisse. Hamburger Ärzteblatt 01 (68. Jahrgang): 12-17
Buhmann C, Moll CK, Zittel S, Münchau A, Engel AK, Hamel W (2013): Deep brain stimulation of the ventrolateral thalamic base and posterior subthalamic area in dystonic head tremor. Acta Neurochir Suppl. 117:67-72. doi: 10.1007/978-3-7091-1482-7_11
Ambulanzzentrum UKE – Bereich Neurologie:
https://www.uke.de/kliniken-institute/zentren/ambulanzzentrum-medizinisches-versorgungszentrum-(mvz)/fachbereiche/neurologie/index.html
Klinisch-neurophysiologische AG Bewegungsstörungen und THS:
https://www.uke.de/kliniken-institute/kliniken/neurologie/forschung/bewegungsst%C3%B6rungen-beths.html
MOVE Labor:
https://www.uke.de/kliniken-institute/kliniken/neurologie/forschung/dystonie-ag.html
Hauptgebäude des Universitätsklinikum Hamburg-Eppendorf (Quelle: UKE Hamburg)
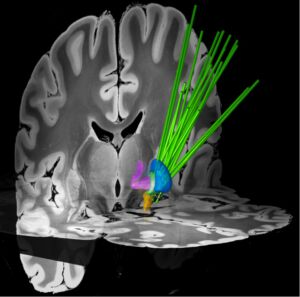
THS im Pallidum (blau/grün) bei unterschiedlichen Formen der Dystonie mit Darstellung von THS Elektroden (grün) in einem Standardgehirn. Ein Teil der zahlreichen Faserverbindungen des Pallidums sind dargestellt (magenta); Abb. erstellt von PD Dr. C. Moll